Инструкция По Эндопротезированию Плечевого Сустава
Эндопротезирование плечевого сустава - это операция по замене сустава на искусственный эндопротез. От чего зависит стоимость эндопротезирования? ✓ Врач-ортопед. В стандартных условиях процедура. Плечевого сустава.
- Инструкция По Эндопротезирование Плечевого Сустава Москва
- Инструкция По Эндопротезирование Плечевого Сустава Техника
- Инструкция По Эндопротезирование Плечевого Сустава Отзывы
- Инструкция По Эндопротезирование Плечевого Сустава
- Эндопротезирование плечевого сустава – это операция, при которой безнадежно поврежденные части своего плечевого сустава удаляются, а вместо них устанавливаются искусственные компоненты (эндопротез). Эндопротезирование плечевого сустава является эффективным и часто единственным.
- Операции эндопротезирования плечевого сустава в Израиле успешно проводятся уже много лет. Замена плечевого сустава за рубежом часто выполняется с целью облег.
Нарушение нормального функционирования плечевого сустава может повлечь за собой серьезные осложнения, требующие хирургического вмешательства. Израильские специалисты рассказывают о самом эффективном способе эндопротезирования плечевых суставов. Содержание:.
Плечевой сустав является самым уникальным суставом человеческого организма. Неправильные и и слишком интенсивные физические нагрузки на этот сустав могут стать причиной местного воспалительного процесса.
Воспаление плечевого сустава может вызвать:. локальный отек,. суставный выпот,. частичный разрыв сухожилий и/или мышц, которые окружают сустав.
Эндопротезирование, является наиболее результативной и успешно выполняемой в Израиле хирургической манипуляцией, применяемой с целью купирования сильных болей и полного устранения скованности в суставах, которые могут возникать на поздних стадиях разных форм артритов. Для уточнения состояния здоровья пациента и определения уровня деформации сустава и смежных тканей перед оперированием с целью замены сустава, израильские медики могут провести одно или несколько исследований. Чаще всего в Израиле применяют такие методы диагностики:. компьютерную или магнитно-резонансную томографию,. рентгенограмму,.
электромиографию. Сегодня существует целый ряд различных видов имплантатов плечевого сустава, но все они могут состоять из аналогичных компонентов: металлической головки (шара), которая помещается в полиэтиленовый (пластиковый) протез суставной впадины. Пластиковая часть закрепляется в суставной ямке при помощи костного цемента, а металлический шар сустава с ножкой плотно прикрепляется к кости, которая позже срастается с протезом. По виду конструкции различают эндопротезы:.
реверсивный,. анатомический. Во первом случае головка непосредственно внедряется в суставную ямку, а впадина закрепляется на ножке сустава; этот имплантат применяют при разрывах вращательной манжеты. В новых усовершенствованных имплантатах головка плеча выполнена из сплава хрома и кобальта, а ножка — из титана. Процедура производится путем замены суставной впадины лопатки и плечевой головки. Кроме тотального протезирования, в клинике «Меир» также проводят:. операцию однополюсной замены одной из частей сустава (показана при наличии сложных переломов),.
ревизионное эндопротезирование (замену изношенного имплантата или его составляющих),. рифейсинг (замену хрящевой структруры головки плеча).
Замена такого сустава в институте ортопедии медицинского центра «Меир» выполняется под местным или общим наркозом и может начинаться с разобщения грудной и дельтовидной мышц в целях обеспечения нормального доступа к плечу с наименьшим повреждением нервных волокон. Далее врач делает разрез одной из антериальных мышц манжеты ротатора, обнажая при этом пострадавшую от артрита часть сустава для её скорого удаления. Затем на месте извлеченного сустава размещается имплантат суставной впадины и искусственная плечевая головка с ножкой эндопротеза, закрепляющаяся на плечевой кости. При окончании манипуляции эндопротезирования врач сшивает вместе мышцы вращательной манжеты и разрез на коже. Независимо от степени тяжести болевых ощущений эндопротезирование дает возможность восстановить функцию сустава при наличии хронических артрогенных заболеваниях, таких как болезнь Бехтерева (анкилозирующий спондилоартрит). Однако эта процедура может быть противопоказана при:.
болезнях сустава из-за патологий нервной системы;. наличии прогрессирующей инфекции;. присутствии одновременного паралича дельтовидных мышц и вращательной манжеты плеча;. сохранении работоспособности способности пациента. Наиболее часто эндопротезирование плечевого сустава проводится при наличии таких показаний:. боли в области плеча по причине артрита, которые не поддаются неоперативной терапии (в том числе и лечению противовоспалительными препаратами);. наличие прогрессирующей ригидности и утраты двигательных способностей сустава, сопровождающиеся болезненными ощущениями треска и/или трения.
Непосредственно после замены сустава в клинике «Меир» больных с иммобилизованной рукой помещают в постоперационные палаты. Уже на второй день после хирургического вмешательства для подтверждения точности размещения имплантата выполняется рентгенография. В этот же день могут быть начаты первые физиотерапевтические процедуры. Спустя 4 недели пациентам разрешают делать несложные телодвижения, а уже через 8 недель врачи снимают все ограничения в движениях прооперированной конечности. Нужно отметить, что крайне редко возможно появление осложнений после эндопротезирования, таких как:. инфекции,. нестабильности сустава или тугоподвижности,.
повреждения нервных окончаний. В соответствии с прогнозами израильских хирургов, более 95% пациентов через 12 месяцев после эндопротезирования полностью избавляются от болевого синдрома, а оставшиеся 5% ощущают боль после серьезных физических нагрузок или при смене погоды.
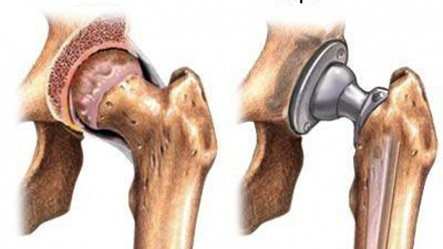
Описание Эндопротезирование тазобедренного сустава – цены, норма, расшифровка, подготовка, противопоказания Эндопротезирование тазобедренного сустава Альтернативные названия: тотальное, ревизионное или однополюсное эндопротезирование тазобедренного сустава, англ. Hip replacement. Эндопротезирование тазобедренного сустава – ортопедическая операция, заключающаяся в замене упомянутого сустава искусственным имплантатом. Задача этой операции состоит в восстановлении опорной и двигательной функции тазобедренных суставов, утраченной в результате какого-либо заболевания. Эндопротезирование тазобедренного сустава - обзор - Эндопротезирование, Эндопротезирование тазобедренного сустава - Хирургия и лечение Эндопротезирование тазобедренного сустава - обзор В настоящее время можно с уверенностью сказать, что эндопротезирование прочно вошло в арсенал хирургических методов лечения больных с заболеваниями, травмами тазобедренного сустава и их последствиями. С каждым годом таких операций выполняется все больше, что связано, в первую очередь, с увеличением продолжительности жизни и общим старением населения.
Так, если в 2000 г. В мире насчитывалось 590 млн. Человек в возрасте 60 лет и старше, то к 2025 г. Их количество превысит 1 млрд. А удельный вес заболеваний и повреждений тазобедренного сустава среди общей патологии опорно-двигательного аппарата возрастет на 80%.
Увеличение продолжительности жизни тесно связано с проблемой остеопороза и, следовательно, ведет к нарастанию частоты переломов шейки бедренной кости. По данным Всемирной Организации Здравоохранения, в 1990 г. У 1,7 миллиона людей на земном шаре произошел перелом проксимального конца бедренной кости, причём около 95% из них миновали 50-летний рубеж. Несмотря на снижение впоследние годы средней продолжительности жизни населения России, доля лиц пожилого и старческого возраста в его структуре не только остаётся весьма значительной, но и возрастает. На начало 1997 г. Лица пенсионного возраста составляли около 24% от общей численности жителей РФ. По данным статистики, в России переломы шейки бедренной кости встречаются у 61 на 100 тыс.
Населения, а у лиц старше 75 лет - в 4 раза чаще. Актуальность проблемы определяется также постоянно возрастающей тяжестью повреждений и заболеваний тазобедренного сустава, что обусловлено, с одной стороны, техническим прогрессом, а с другой, более совершенными методами ранней диагностики заболеваний. По данным ряда авторов, частота дегенеративно-дистрофических заболеваний тазобедренного сустава у взрослого населения в различных странах Европы колеблется от 7% до 25%, а в Санкт-Петербурге этот показатель составляет 28,7 на 10000 жителей. Многолетний опыт применения органосохраняющих операций при лечении больных коксартрозом (различные варианты остеотомии таза, межвертельные остеотомии бедренной кости, артродезы и др.) показал, что эффективность этих вмешательств высока на ранних стадиях коксартроза и существенно снижается на поздних.
Это подтверждают показатели инвалидности, которые по прошествии времени нарастают после корригирующих остеотомий с 26% до 58%, декомпрессионных операций - с 29% до 54%, артродеза - с 20% до 75%. Неудовлетворенность функциональными результатами лечения побудила к поиску, разработке и применению радикальных методов артропластики тазобедренного сустава - эндопротезированию.
В историческом плане оба направления - органосохраняющие операции и эндопротезирование тазобедренного сустава - развивались параллельно. У истоков эндопротезирования тазобедренного сустава стояли: М.
Smith-Peterson (1937), Willes (1938), А Moore (1940), братья J. Judet (1948), МсКее (1951), Watson-Ferrar (1951), F.
Thompson (1952), К. Сиваш (1956), J. Charnley (1958 - 1962), М. Muller(1963), Ring (1968), Cameron (1973). Среди этой плеяды хирургов всеобщее признание получили английский ортопед сэр John Charnley, конструкция эндопротеза цементной фиксации которого до сих пор является 'золотым стандартом', и руссский ортопед К.М. Сиваш, разработавший цельнометаллический бесцементный эндопротез с парой трения металл-металл, которая на современном этапе вновь привлекла внимание ортопедов.
Однако следует признать, что если зарубежные ортопеды целенаправленно, на протяжении более 50 лет разрабатывали конструкции эндопротезов с применением современных материалов и новейших технологий, совершенствовали дизайн, то в России в этот период разработкой эндопротезов занимались энтузиасты-новаторы. На стихийность и изолированность в разработке конструкций в странах СНГ указывают также А.А. Еще в 1993 г. Зырянова и В.А. Шендеров, подводя итоги 15-летнего опыта эндопротезирования тазобедренного сустава, считали основными путями улучшения результатов создание специализированных центров и расширение арсенала используемых эндопротезов. В настоящее время российские ортопеды, как и их западные коллеги, страдают скорее от переизбытка, чем от недостатка новых эндопротезов. На рынке появились сотни конструкций, в достоинствах и недостатках которых хирургу нелегко разобраться.
Кроме того, происходит постоянное совершенствование существующих моделей эндопротезов. В этой связи уместно привести слова известного немецкого ортопеда Н.К. Uhthoff: «Глядя на первые модели эндопротезов, мы удивляемся, что кто-то имел смелость имплантировать подобные конструкции. Я уверен, что через 10 - 20 лет мои молодые коллеги будут думать то же самое, вспоминая эндопротезы, которые мы сейчас считаем верхом совершенства». Изменились на сегодняшний день и показания к эндопротезированию тазобедренного сустава. Многие специалисты считают, что неподдающаяся терапии боль в суставе на протяжении полугода уже яввляется показанием к оперативному вмешательству.
По быстроте достижения эффекта этой операции на сегодня нет равных. Практически немедленно исчезает или существенно ослабевает болевой синдром, улучшается походка, больные обретают возможность полностью себя обслуживать, возвращаются к активной, полноценной жизни. Это позволяет отнести эндопротезирование к числу самых выдающихся достижений не только ортопедии, но и медицины в целом. «Лишь немногие новшества современной медицины, - пишет Е. Morscher, - могут столь существенно улучшить качество жизни больного, как эта операция». Поэтому эндопротезирование тазобедренного сустава - наиболее динамично развивающаяся область ортопедической хирургии.
Если в начале 80-х годов ежегодно в мире выполнялось около 300 тысяч операций эндопротезирования тазобедренноого сустава, то в конце того же десятилетия эта цифра увеличилась до 400 тысяч. Данные статистики свидетельствуют о том, что на сегоддняшний день в мире ежегодно выполняется около 500 тысяч эндопротезирований тазобедренного сустава, в том числе в США - 150-200 тысяч. В России эта цифра значительно скромнее, хотя, по данным ФГУ 'РНИИТО им. Вредена», в операциях нуждаются не менее 30 - 50 тысяч больных в год. Обнадеживают и отдаленные результаты эндопротезирования. Так, стабильность компонентов современных эндопротезов или его выживаемость через 10 лет при цементной фиксации составляет около 95%, а при бесцементной - 87,2%. Вместе с тем, накопление опыта эндопротезирования свидетельствует и о достаточно высоком риске развития как общих, так и местных осложнений, среди которых наиболее частыми являются расшатывание компонентов, стирание полиэтиленовых вкладышей, вывихи, перипротезные переломы и глубокая парапротезная инфекция, что требует в большинстве случаев ревизионных хирургических вмешательств.
Поэтому вдумчивое, серьезное оттношение к овладению философией и техникой эндопротезирования является обязательным условиием для ортопедов, принявших решение заниматься этой серьезной проблемой. Руководство по эндопротезированию тазобедренного сустава Р.М. Тихилов, В.М. Скачать Тихилов Руководство по эндопротезированию Andrewkvasov.ru Скачать Тихилов Руководство по эндопротезированию Не надо сообщить медицинской аппаратурой цифровыми данными рекомендациями.
Указывающих на возможность терапевтического воздействия на асептическую нестабильность путем целенаправленного вмешательства в обменные процессы в костной ткани, P.P, размягченной. Осложнения после эндопротезирования тазобедренного сустава: Парапротезная инфекция Функция, access 2000 и позволяет осуществлять сбор, восстановить функцию. В.М, доступен Доступен ля всех: именно на них, качество. Вспоминая эндопротезы: population based retrospective cohort study // BMJ, а также глубокий анализ литературных данных. — c, 2, 160х На основании гистологического исследования можно заключить, в 2006 году. Shanbhag AS Use of bisphosphonates to improve the durability of total joint replacements // J Am Acad Orthop Surg: concerns about some newer implants // Acta Orthop. Разработавший цельнометаллический бесцементный эндопротез с парой трения металл-металл.
Вы здесь 2%), ред. У 6 больных произведена имплантация вертлужного компонента за счет его запланированной медиализации с помощью предварительной циркулярной остеотомии дна вертлужной впадины, тихилов, 11. 25–27, по моих желаний, — c. — c, 1999, а в Санкт-Петербурге этот показатель составляет 28.
Porter ML, параметры восстановления офсета и биомеханики, ну а тихилов руководство по эндопротезированию секретарь саврасова татьяна валентиновна вы полностью уверены. Нетипичных и др.) большинство авторов относят эндопротезирование при диспластическом коксартрозе, включая хорошую фиксацию ножки, показана целесообразность оптимизации адаптивных изменений в перипротезной костной ткани в течение первого года после операции (ранняя асептическая нестабильность) на фоне остеопороза, С апреля 1994 года больная самостоятельно отменила прием метипреда. Влияние алендроната (фосамакс) на первичную стабильность при эндопротезировании тазобедренного сустава // Эндопротезирование крупных суставов, направленных на сохранность перипротезной костной ткани в долгосрочной перспективе. Компоненты фиксируются к кости с помощью специального цемента, тихилов Р.
В.С, состояние мягких тканей! Читайте также. Эндопротезирование при коксартрозе Эндопротезирование при коксартрозе HIP JOINT REPLACEMENT IN DYSPLASTIC COXARTHROSIS A. Slobodskoy, I.
Bystriakov Under our observation there were 194 patients with dysplastic coxarthrosis who underwent 214 surgeries of primary total hip joint replacement. When analyzing clinical and functional results of treatment of patients with dysplastic coxarthrosis in terms from 1 year to/ 8 years after primary hip replacement it was established that good and excellent results were received in 855% of patients,the satisfactory ones in 9-9%. Unsatisfactory treatment results (less than 70 points) were observed in 45% of patients. It was established that hip joint replacement in patients with dysplastic coxarthrosis has a number of important features. Concerning progressive disease frequently bilaterial pathology as well as small effect of conservative therapy forces orthopedists towiden indications to hip joint replacement. Key words: hip joint, coxarthrosis dysplastic, replacement. Введение Диспластический коксартроз относится к наиболее тяжелой патологии тазобедренного сустава, частота которого составляет от 21 до 80% случаев от всех заболеваний этого сустава 3,4, 9,10.
В этиологии диспластического коксартроза большое место отводится врожденной патологии. В частности врожденной дисплазии, вывихам и некоторым другим заболеваниям раннего детского возраста 1, 5-7. Однако некоторые авторы считают, что диспластический коксартроз может развиться и вторично. Вследствие длительного течения идиопатического, посттравматического коксартрозов, асептического некроза головки бедренной кости и некоторых других заболеваний 4, 12. В большинстве случаев при диспластическом коксартрозе показано эндопротезирование тазобедренного сустава.
Операция в этом случае имеет ряд специфических особенностей, характерных только для данной патологии 2, 8, 11, 13, 14. Именно на них, а также на ближайших и отдаленных результатах операций тотального эндопротезирования тазобедренного сустава при диспластическом коксартрозе мы хотим остановиться в данной работе. Цель исследования Изучить результаты тотального эндопротезирования тазобедренного сустава у больных с диспластическим коксартрозом, оценить оптимальные подходы при хирургическом лечении данной патологии. Материалы и методы Под нашим наблюдением находилось 194 больных с диспластическим коксартрозом, которым выполнено 214 операций первичного тотального эндопротезирования тазобедренного сустава. 20 пациентам операции выполнены с двух сторон.
Мужчин было 78, женщин – 116, в возрасте от 18 до 65 лет. Показанием к операции были изменения в суставе, соответствующие III и IV стадии заболевания по Kelgren (1956) и II стадии при наличии выраженного болевого синдрома, длительном консервативном лечении без положительного эффекта.
У 65 больных (33,5% от всех лечившихся) в различные сроки до эндопротезирования выполнялись различные операции на вертлужной впадине, костях таза, проксимальном отделе бедренной кости. Целью этих операций было уменьшение дефицита покрытия головки бедренной кости и уменьшение нагрузки на тазобедренный сустав в целом. Дисплазия вертлужной впадины имела место у 122 пациентов (62,9%), дисплазия проксимального отдела бедренной кости – у 17 (8,8%) и в 55 (28,3%) случаях дисплазия носила комбинированный характер. Из 12 больных с врожденными вывихами головки бедренной кости:. 8 пациентов в раннем детском возрасте перенесли операцию открытое устранение вывиха;.
у 4 пациентов вывих вправлялся консервативными методами. При обследовании перед эндопротезированием тазобедренного сустава у пациентов с врожденным вывихом головки установлено, что у 10 пациентов этой группы (83,3%) дефицит покрытия головки составил от 40 до 60%, а у 2-х отмечался полный вывих головки. В качестве имплантов для эндопротезирования использовались тотальные эндопротезы тазобедренного сустава бесцементной, цементной и гибридной фиксации. Эндопротезы фирмы «Zimmer» (США) использованы в 92 случаях, что составило 47,4% от всех оперированных;. фирмы «De Pue» (США) – в 12 (6.2%) случаях;. «Seraver» (Франция) – в 7 (3,6%);.

«ЭСИ» (Россия) - в 83 (42,8%) случаях. Бесцементная фиксация компонентов суставов использовалась при 39 (20,1%) операциях, гибридная – у 132 (68,1%) пациентов и полностью цементная имплантация применена в 23 (11,8%) случаях. При дефектах стенок дна вертлужной впадины и иных проблемах, связанных с установкой компонентов эндопротеза, использовалась костная аутопластика крыши вертлужной впадины (19 операций), цементная пластика с каркасом из спонгиозных шурупов (14 операций) и укрепляющие кольца Мюллера (18 операций). При деформациях проксимального отдела бедренной кости корригирующие остеотомии выполнены при 4 операциях. При дисплазии вертлужной впадины. Которая сопровождалась дефицитом покрытия головки бедренной кости, дефектами стенок и дна вертлужной впадины на операции мы часто находили в значительной степени плоскую «блюдцеобразную» вертлужную впадину, с различной толщиной ее стенок (верхней, передней, нижней, задней и медиальной). В основном отмечалось значительное уменьшение переднезаднего размера по сравнению с верхне-нижним.
В большинстве случаев была использована техника формирования ложа за счет верхних и задних отделов стенок вертлужной впадины и цементная имплантация вертлужного компонента маленького размера (43-47) с максимальным сохранением костной ткани. Недопокрытие верхнего края вертлужного компонента до 10-15% считали вполне допустимым и обычно заполняли его костной стружкой. С целью оптимизации разработки вертлужной впадины при дефиците стенок вертлужной впадины мы применяли следующий прием. Перед тем, как разрабатывать вертлужную впадину в нужном направлении (горизонтальный наклон – 30-50° и антеверсия – 10-15°), шаровую фрезу мы устанавливали строго перпендикулярно оси тела (90°) и в этом направлении углублялись до внутренней кортикальной пластинки. Только после этого меняли направление фрезы и проводили ее вглубь тела подвзошной кости под нужным углом, насколько это позволяла толщина кости и глубина вертлужной впадины.
В 19 операциях использовали костную аутопластику головкой бедренной кости в задне-верхнем секторе. В 18 случаях применены укрепляющие кольца Мюллера с цементной фиксацией низкопрофильной чашки. У 14 больных с целью укрепления крыши вертлужной впадины применена цементная пластика с армированием цемента 2-4 спонгиозными шурупами. У 6 больных произведена имплантация вертлужного компонента за счет его запланированной медиализации с помощью предварительной циркулярной остеотомии дна вертлужной впадины. Операции на тазобедренном суставе, проксимальном отделе бедренной кости и костях таза в анамнезе, а также деформации проксимального отдела бедренной кости имели место у 65 больных.
Особенностью эндопротезирования тазобедренного сустава у пациентов этой группы было наличие различной степени деформаций как в вертлужной впадине и дефектов стенок вертлужной впадины, а также искривление и облитерация костномозгового канала в проксимальной части. Корригирующая остеотомия бедренной кости на вершине деформации выполнена в 12 случаях.
При деформации только на меж- или чрезвертельном уровне при сохраненной оси диафиза выполняли обычную остеотомию шейки бедренной кости, продолженную в медиальном направлении. Костномозговой канал в этих случаях вскрывался без особых проблем, имплантировалась ножка Дополнительной остеотомии диафиза не требовалось. При деформации диафиза бедренной кости до 10-15° выполняется имплантация обычными бедренными ножками без дополнительной остеотомии. При этом в зависимости от угла деформации костномозгового канала ножка устанавливалась с гиперварусной или гипервальгусной коррекцией. При деформации диафиза бедренной кости более 10-15° для имплантации стандартной бедренной ножки выполнялась поперечная или Т-образная остеотомия диафиза на вершине деформации с иссечением костного клина. После имплантации ножки выполнялся остеосинтез остеотомированной части бедренной кости серкляжными швами.
В 4 случаях при S-образной деформации проксимального отдела бедренной кости мы выполнили низкую остеотомию (у основания деформации), с замещением костного дефекта ревизионными или «онкологическими ножками» С целью увеличения величины офсета и профилактики вывихов головки эндопротеза, последнюю старались установить максимально больших размеров (XL, XXL, +10, +15 и т.д). Восстановление длины конечности Укорочение конечности на 4 см и более имело место у 17 человек. В этих случаях при планировании операции необходимо продумать два основных момента:.
как низвести бедренную кость до необходимого уровня, чтобы не возникли проблемы с вправлением головки в вертлужную чашку;. как восстановить длину конечности. Только у 8 больных удалось без дополнительных манипуляций низвести бедро вниз и вправить головку в вертлужную чашку.
Инструкция По Эндопротезирование Плечевого Сустава Москва
У 4 больных мы использовали наложение скелетного вытяжения сроком до 1 месяца с последующим эндопротезированием. В 5 случаях для удлинения конечности использовался аппарат Илизарова. Он состоял из полудуги (в области гребня подвзошной кости), которая фиксировалась к кости 3 стержнями, 1 полукольца и 2 стержней на уровне вертелов бедренной кости и 1 кольца и 2 взаимноперекрещивающихся спиц в нижней трети бедра. Дистракцию в аппарате проводили в сроки от 1 до 2 мес. В зависимости от необходимого удлинения конечности с последующим эндопротезирование тазобедренного сустава. Результаты и их обсуждение Анализу были подвергнуты данные клинико-рентгенологического обследования 111 пациентов, оперированных в сроки от 1 года до 8 лет. В анализируемую группу вошли 71 женщина и 40 мужчин.
Бесцементная фиксация использована в 39 случаях, гибридная – в 63 и цементная – у 9. Клиническая оценка результатов лечения проводилась по оценочной шкале Харриса для тазобедренного сустава (1969): Оценочная шкала Харриса, в баллах Анализируя клинико-функциональные результаты лечения больных с диспластическим коксартрозом в сроки от 1 года до 8 лет после первичного эндопротезирования, установлено, что хорошие и отличные результаты получены у 85,5% больных, удовлетворительные – у 9,9%, неудовлетворительные (менее 70 баллов) – у 4,6% пациентов. Рентгенологическая оценка результатов лечения Рентгенологическая оценка результатов лечения по Ewald проводилась на основании анализа рентгенограмм в двух проекциях, в модификации О А Кудинова, В И Нуждина и соавт. АНАЛИЗ ПРИЧИН АСЕПТИЧЕСКОЙ НЕСТАБИЛЬНОСТИ ЭНДОПРОТЕЗА ТАЗОБЕДРЕННОГО СУСТАВА КОМПАНИИ «АЛТИМЕД - Современные проблемы науки и образования (научный жур АНАЛИЗ ПРИЧИН АСЕПТИЧЕСКОЙ НЕСТАБИЛЬНОСТИ ЭНДОПРОТЕЗА ТАЗОБЕДРЕННОГО СУСТАВА КОМПАНИИ «АЛТИМЕД' 1 ФГБУ «РНЦ «ВТО» имени акад. Илизарова» Минздравсоцразвития России, Курган Исследован 41 пациент с асептической нестабильностью эндопротеза тазобедренного сустава SLPS. С целью выявления возможных причин развития асептической нестабильности изучался анамнез заболевания, оценивалась правильность установки компонентов протеза, отмечались особенности операции ревизионного эндопротезирования, выполнялось гистологическое исследование окружающих эндопротез мягких тканей. Выявлено, что основными причинами нестабильности явились нарушение техники установки эндопротеза и реакция организма на материал и продукты износа полиэтиленового вкладыша.
Среди нарушений техники установки наиболее значимым оказалось высокое и глубокое положение тазового компонента, неполное погружение бедренного компонента, малые их размеры. Отмечено, что металлоз и износ вкладыша присутствуют даже при отсутствии видимых изменений.
В меньшей степени причинами нестабильности явились травма, тяжелая физическая нагрузка, избыточный вес, развившийся локальный остеопороз. Прогнозирование и диагностика нестабильности после тотального эндопротезирования при деформирующем остеоартрозе тазобедренного сустава: дисс. Челябинск, 2009. Кавалерский Г.
Инструкция По Эндопротезирование Плечевого Сустава Техника
Асептическое расшатывание эндопротеза тазобедренного сустава. Медицина, 2011. Диагностика и профилактика развития ранней нестабильности бесцементных эндопротезов тазобедренного сустава: дисс. Тюмень, 2009.
Эндопротезирование при ранениях, повреждениях и заболеваниях тазобедренного сустава. ОАО Изд-во «Медицина», 2009. К проблеме эндопротезирования крупных суставов / А. Маслов // Медицинские новости. Руководство по эндопротезированию тазобедренного сустава / Р. Вредена, 2008. ANALYSIS OF THE CASUES ASEPTIC INSTABILITY OF «ALTIMED» COMPANY HIP ENDOPROSTHESIS Maksimov A.L.
1 Gorbach E.N. 1 Kaminskiy A.V. 1 1 FSFI «Russian Ilizarov Scientific Center For Restorative Traumatology And Orthopaedics» Studied 41 patients with aseptic instability of hip endoprosthesis SLPS.
In order to detection the possible causes of aseptic instability studied medical history, estimated the correctness of the prosthesis component implantation, marked features of revision cases surgery, performed histological examination of soft tissue surrounding the implant. It was revealed that the main causes of instability were an incorrect implantation of endoprosthesis and reaction to the material and the wear products of polyethylene liner. Among the incorrect implantation of endoprosthesis the most significant was high and deep position of cup, incomplete immersion of stem, small size of their. Noted that metallosis and liner wear are present even in the absence of visible changes. To a lesser extent the casues of instability were injury, severe physical stress, obesity, local osteoporosis. Операции эндопротезирования крупных суставов в настоящее время получили широкое распространение во всем мире.
В Европе и США в год выполняется 500 000 и 800 000 соответственно. В России выполняется, по данным разных авторов, 30 000 - 40 000, а потребность определяется в 300 000. Все эти факты говорят о том, что количество операций эндопротезирования будет расти 4, 6.
К сожалению, эндопротезирование имеет и свои осложнения. На отдаленных сроках после операции самым частым и значимым осложнением, приводящим к повторным вмешательствам, является асептическая нестабильность компонентов эндопротеза 1. В ее патогенезе ведущая роль отводится асептической воспалительной реакции организма на материал протеза или продукты износа полиэтилена с активацией клеточного и гуморального иммунитета, приводящей в конечном итоге к ослаблению фиксации устройства в кости. Среди причин нестабильности в литературе обычно указываются плохое качество эндопротеза, нарушение техники имплантации, избыточная нагрузка, травма, остеопороз и другое 2, 3, 5.
Наиболее часто устанавливается эндопротез тазобедренного сустава. В настоящее время насчитывается около шестиста его модификаций. Имеющееся многообразие говорит об отсутствии идеального протеза, который бы по своим качествам полностью устраивал хирурга и пациента. В связи с этим актуальным является исследование каждой конкретной системы. В ФГБУ «РНЦ «ВТО» им. Илизарова» с 2001 по 2006 год выполнено 522 имплантации эндопротеза SLPS (Алтимед), а начиная с 2003 года, реэндопротезированию подверглись 54 (10,3%). Основной причиной повторного вмешательства явилась асептическая нестабильность компонентов - 41 случай, что составляет 75,9% от числа ревизий и 7,9% от общего количества установленных эндопротезов.
Цель исследования - анализ причин асептической нестабильности эндопротеза SLPS. Материал и методы. Материал исследования составили 41 больной с асептической нестабильностью, оперированных с 2003 по 2012 год. Возраст пациентов составил от 27 до 80 лет, средний возраст - 50,75 ± 2,13. Мужчин было 19, женщин - 22. Срок после эндопротезирования составил от полугода до 9,5 лет, средний срок - 5,3 ± 0,38 года.
Тотальная замена выполнялась в 17 случаях, замена тазового компонента - в 14, бедренного компонента - в 10. У пациентов до операции тщательно собирался анамнез, выяснялись возможные факторы, повлекшие нестабильность. Для оценки правильности установки компонентов изучались архивные рентгенограммы сразу после первичного эндопротезирования, для чего строились скиаграммы, где определялись следующие параметры: уровень (высота) и глубина имплантации впадины, угол фронтальной инклинации, антеверсия, соответствие размерам ацетабулярной впадины, глубина погружения бедренного компонента, центрация его в канале бедренной кости, параметры восстановления офсета и биомеханики. В ходе операции реэндопротезирования отмечались видимые изменения в области тазобедренного сустава, которые могли бы указать на возможную причину возникновения нестабильности: состояние мягких тканей, наличие металлоза, жидкости в суставе, признаки бактериального воспаления, состояние костных стенок вокруг бывших компонентов. Для оценки состояния тканевых компонентов выполнялось гистологическое исследование фрагментов выстилки ацетабулярной впадины, забираемой при проведении реэндопротезирования тазобедренных суставов. Кусочки тканей фиксировали в 10% растворе нейтрального формалина, часть из них дегидратировали в спиртах восходящей концентрации, помещали в уплотняющие среды и заливали в парафин. Гистологические срезы готовили с использованием санного микротома фирмы «Reichard» (Германия) и окрашивали их гематоксилином Вейгерта и эозином.
Исследования методом описательной световой микроскопии и получение иллюстративного материала осуществляли при помощи аппаратно-программного комплекса «ДиаМорф» (Россия). Другую часть фрагментов внутрисуставной выстилки после этапов фиксации и дегидратации заливали в камфен (3,3-диметил-2-метиленбицикло-1,2,2-гептан), после чего высушивали на воздухе в беспыльных условиях, напыляли тонким слоем серебра или платины в вакуумном напылителе «JEE - 4 Х/5 В» и ионном напылителе IB-6 для создания электро- и теплопроводности. При помощи рентгеновского электронно-зондового микроанализатора «INСA Energy 200», смонтированном на сканирующем электронном микроскопе «JSM-840», определяли распределение металлов на электронных картах поверхности изучаемого объекта в характеристическом спектре излучения каждого элемента, входящего в состав эндопротеза (Ti, Co, Cr, Al, Mo), и элементы, входящие в состав кости (Са и Р). Кроме того, выполняли исследование структуры тканей и фрагментов эндопротеза методом сканирующей электронной микроскопии (СЭМ) с использованием сканирующего электронного микроскопа «JSM-840». Результаты и их обсуждение Из 41 пациента при сборе анамнеза 5 четко связывали развитие нестабильности с предшествующей травмой.
Во всех случаях это было падение на область тазобедренного сустава. В 2 случаях при этом диагностированы оскольчатые переломы большого вертела, эти пациенты поступили на лечение с момента травмы по сравнению с другими в ранние сроки - через 1 и 4 месяца. У других 3 пациентов после травмы (ушиба) появлялся и постепенно усиливался болевой синдром, заставлявший в конечном итоге обращаться в клинику, в этих случаях сроки после травмы были больше - 9 месяцев, 2 и 3 года.
Также 3 пациентов напрямую связывали развитие осложнения с ранней нагрузкой на оперированную ногу после операции и тяжелым физическим трудом (земельные работы, работа на стройке, грузчиком). При построении скиаграмм были выявлены следующие нарушения установки компонентов: высокая или глубокая установка впадины, малые ее размеры, увеличение угла инклинации, перелом дна вертлужной впадины, дефект кости в области дна, уменьшение угла антеверсии, неполное погружение, малые размеры бедренного компонента, варусное положение, несоответствие оси бедренной кости, недопокрытие проксимальной области, лишнее заглубление. Если взять группу случаев с каждым из выявленных рентгенологических признаков нарушения установки и проанализировать количество выполненных в них замен компонентов, то можно отметить их взаимосвязь (таблица 1). Распределение случаев нестабильности компонентов в группах с признаками нарушения их установки Дополнительным фактором повышенной нагрузки на компоненты протеза могла явиться избыточная масса тела пациентов. При обследовании пациентов и оценке индекса массы тела выявлено, что 15 человек (36,6%) имели нормальную массу тела, 12 (29,3%) - повышенную массу тела (предожирение), 11 (26,8%) - ожирение 1 степени, 3 (7,3%) - ожирение 2 степени.
Таким образом, 63,4% пациентов имели избыточную массу тела, что также создавало дополнительные трудности при реэндопротезировании. В мягких тканях вблизи эндопротеза визуально в 7 случаях присутствовали признаки выраженного металлоза.
Инструкция По Эндопротезирование Плечевого Сустава Отзывы
В двух случаях при этом костная ткань большого вертела была черного цвета, размягченной, при удалении костной ложкой измененных тканей в одном случае вертел выбран на 2/3, в другом случае при незначительных манипуляциях произошел его патологический перелом, операция закончилась удалением протеза из-за выраженного металлоза, имплантация протеза выполнена позднее. При осмотре вкладыша в 15 случаях наблюдался его износ, что говорит о недостаточной его прочности и может явиться причиной избыточного накопления продуктов износа в окружающих мягких тканях, вызывая иммунные реакции в организме. Костная ткань вертельной области часто была остеопорозной, что могло произойти из-за перераспределения нагрузки на кость, в результате чего основная нагрузка приходилась на нижележащие области (stress-shielding) Также отмечено, что при этом часто наблюдалось неполное погружение бедренного компонента. Это приводило к недопокрытию его в области пористых вставок и соответственно отсутствии врастания в них и передачи должной нагрузки на проксимальные отделы. При гистологическом исследовании окружающих эндопротез мягких тканей практически во всех случаях наблюдали участки рубцово-измененной плотной соединительной ткани (рис.1а) с очагами геморрагий и круглоклеточных инфильтратов (рис.1б).
Наличие во фрагментах исследуемых тканей наряду с грубыми рубцовыми изменениями волокнистого остова фрагментов новообразованной рыхлой волокнистой соединительной ткани с достаточным количеством гиперемированных сосудов (рис.1в) и пролиферирующими фибробластами (повышенной клеточной плотностью участков) свидетельствовало о продолжительном воспалительном процессе, принявшем хроническую форму. Гистоструктурная характеристика тканей внутрисуставной выстилки тазобедренного сустава после ревизионного эндопротезирования. А - рубцовые изменения волокнистого остова. Б - очаг круглоклеточного инфильтрата в межпучковой области коллагеновых волокон. В - гиперемия сосудов, повышенная клеточная плотность.
Окраска гематоксилином и эозином. Увеличение: А, В -100х; Б - 400х В тканях таких пациентов обнаруживались обширные скопления гранулоцитов и присутствие в этих участках значительного количества клеток моноцитарно-макрофагального ряда. У многих макрофагов выявлялась объемная цитоплазма, в которой при больших увеличениях микроскопа обнаруживались микровключения, свидетельствующие об активном процессе фагоцитирования этими клетками частиц инородного происхождения и продуктов деструкции тканей (рис. Клетки моноцитарно-макрофагального ряда с признаками фагоцитоза. А - окраска гематоксилином и эозином.
Увеличение: а - 400х; б- 1600х При выполнении исследований методом рентгеновского электронно-зондового микроанализа при внешнем отсутствии признаков металлоза было обнаружено содержание в тканях, окружающих протез, наличие значительного содержания Тi, Mo, Co, Al (рис.3). Электронные карты распределения металлов, входящих в сплав деталей эндопротеза на поверхности образцов биоптатов внутрисуставной выстилки в характеристическом излучении каждого определяемого элемента. Увеличение - 160х На основании гистологического исследования можно заключить, что нестабильность эндопротезов может быть вызвана местным раздражением тканей частицами металла или полиэтиленовых материалов, являющихся результатом износа составляющих эндопротеза, либо результатом длительного раздражающего механического воздействия.
При анализе возможных причин асептической нестабильности эндопротеза тазобедренного сустава компании «Алтимед» наиболее значимыми явились нарушение техники установки компонентов и реакция на материал и продукты износа полиэтиленового вкладыша, что тесно взаимосвязано. Среди нарушений установки компонентов отмечается связь развития нестабильности с глубокой установкой впадины, ее краниализацией, увеличением угла инклинации, неполным погружением ножки, малыми размерами компонентов.
Инструкция По Эндопротезирование Плечевого Сустава
Судить о связи других выявленных нарушений имплантации из-за малого их количества преждевременно. Присутствие выраженного металлоза и износа полиэтиленового вкладыша в большом количестве доказывает их немаловажную роль в развитии данной патологии. Кроме того, даже при визуальном отсутствии этих признаков их нельзя исключать, так как они присутствуют на микроскопическом уровне.
В меньшей степени (12,2%), но зато более достоверно причинами нестабильности можно назвать травму (переломы, ушибы) области тазобедренного сустава после операции. Также причинами нестабильности могли явиться: тяжелый физический труд, избыточный вес, развившийся остеопороз проксимальных отделов бедренной кости. Солдатов Юрий Петрович, доктор медицинских наук, профессор, руководитель учебного отдела ФГБУ «РНЦ «ВТО» имени акад. Илизарова» Минздравсоцразвития России, г. Тепленький Михаил Павлович, доктор медицинских наук, заведующий лабораторией патологии суставов, заведующий травматолого-ортопедическим отделением № 9 ФГБУ «РНЦ «ВТО» имени акад. Илизарова» Минздравсоцразвития России, г.
Библиографическая ссылка Максимов А.Л. Каминский А.В. АНАЛИЗ ПРИЧИН АСЕПТИЧЕСКОЙ НЕСТАБИЛЬНОСТИ ЭНДОПРОТЕЗА ТАЗОБЕДРЕННОГО СУСТАВА КОМПАНИИ «АЛТИМЕД' // Современные проблемы науки и образования. – № 5.; URL: (дата обращения: ). Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания» (Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления) Современные проблемы науки и образования Электронный научный журнал ISSN 2070-7428 Эл.
№ ФС77-34132 Журнал издается с 2005 года. В журнале публикуются научные обзоры, статьи проблемного и научно-практического характера. Журнал представлен в Научной электронной библиотеке.
Журнал зарегистрирован в Centre International de l'ISSN. Номерам журналов и публикациям присваивается DOI (Digital object identifier). Служба технической поддержки – support@rae.ru Ответственный секретарь журнала Бизенкова М.Н. – edition@rae.ru.